Гепатит С: клинические рекомендации по диагностике и лечению

Впервые гепатит С был выявлен американскими учеными в 1989 году. Заболевание считалось неизлечимым, вызывало тяжелые осложнения и приводило к смерти больного. Через 20 с лишним лет были разработаны первые схемы терапии. Сегодня у каждого врача (гепатолога, инфекциониста, терапевта, гастроэнтеролога) имеются для гепатита С клинические рекомендации.
Это своего рода протоколы обследования и лечения больных с осложнениями и без таковых. Сюда же входят меры профилактики и реабилитация. Клинические рекомендации пересматриваются каждые 2-3 года, поскольку изобретаются новые лекарства, внедряются инновационные методики диагностики.
Общие сведения о заболевании
 ХВГС (хронический вирусный гепатит С) – это поражение печени хронического характера, которое наблюдается у больного более 6 месяцев. В печеночных тканях развивается фиброз и некроз, а сам орган воспаляется. Приблизительно в 40% случаев течение заболевания осложняется циррозом, а у 5% пациентов выявляется онкология (гепатоцеллюлярная карцинома).
ХВГС (хронический вирусный гепатит С) – это поражение печени хронического характера, которое наблюдается у больного более 6 месяцев. В печеночных тканях развивается фиброз и некроз, а сам орган воспаляется. Приблизительно в 40% случаев течение заболевания осложняется циррозом, а у 5% пациентов выявляется онкология (гепатоцеллюлярная карцинома).
В вирусе гепатита С (ВГС) содержится РНК, что обуславливает большое количество вариаций генотипов, каждый из которых имеет свои субтипы. Всего открыто 7 (по другим источникам – 8) генотипов. Количество субтипов у каждого колеблется от 1 до 50. Обычно субтип обозначают буквами латинского алфавита (a, b и т.д.). У одного человека могут комбинироваться разные генотипы и субтипы. Единую вакцину от всех подвидов гепатита С пока разработать не удалось. Код заболевания согласно МКБ-10 – В18.2.
Пути заражения Гепатитом С
Человек может заразиться гепатитом С искусственным и естественным путем. Чаще всего инфицирование происходит через кровь. Другими источниками вируса могут быть слюна, слезы, сперма, вагинальные выделения больного человека. В случае с вирусным гепатитом С клинические рекомендации состоят в изучении искусственных путей инфицирования, поскольку процент заражения при проведении медицинских и немедицинских процедур очень высок. 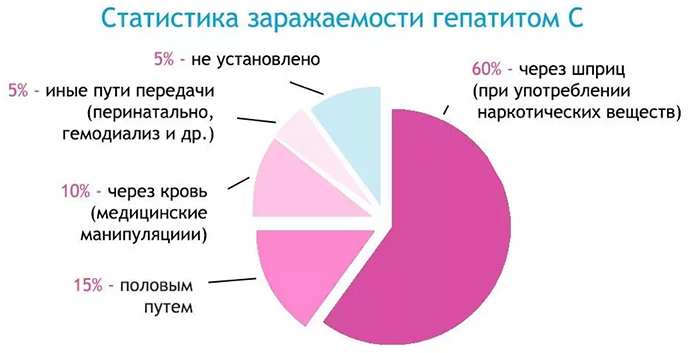 Чаще всего заражение происходит таким путями:
Чаще всего заражение происходит таким путями:
- введение внутривенных наркотических средств, особенно если используется один шприц на несколько человек;
- нанесение татуировок;
- маникюр, педикюр и проведение косметологических процедур;
- пирсинг;
- стоматологическое лечение;
- переливание крови (в том числе гемодиализ) и пересадка органов;
- ритуальные обряды, при которых практикуются порезы, смешение крови;
- беспорядочная половая жизнь с разными партнерами без использования презервативов;
- гомосексуальные половые контакты (если один из партнеров болен, то инфицирование второго происходит практически в 95% случаев).
От матери к ребенку в период внутриутробного развития вирус гепатита передается очень редко.
Симптомы Гепатита С
Гепатиту С не присущи какие-либо специфические симптомы. Он протекает незаметно, и больной даже не подозревает о наличии вируса в организме в течение 10-20 лет.  К неспецифическим симптомам относятся:
К неспецифическим симптомам относятся:
- постоянная усталость и вялость;
- ломота в суставах;
- нарушение пищеварения, тошнота;
- депрессивное состояние;
- отсутствие аппетита;
- бессонница;
- симптоматика, напоминающая грипп или простудное заболевание.
Периодически у больного могут желтеть кожные покровы и белки глаз, но не обязательно постоянное присутствие этого симптома. Рекомендуется обратить внимание на наличие отеков у пациентов, увеличение объемов живота. Потемнение мочи также может свидетельствовать о наличии ВГС или других видов (А, В). Любые кровотечения, кровоизлияния (сосудистые звездочки) могут расцениваться в качестве одного из симптомов поражения печени. Во время сбора анамнеза при хроническом гепатите С клинические рекомендации состоят в расспросе пациента. Следует уточнить, болел ли кто-нибудь из родственников/членов семьи/половых партнеров любым видом вирусного гепатита.
Диагностика Гепатита С
Диагностика на этапе постановки диагноза и при прохождении лечения включает несколько методов.  В качестве профилактики обследование на наличие вируса гепатита С рекомендуется проводить следующим категориям граждан:
В качестве профилактики обследование на наличие вируса гепатита С рекомендуется проводить следующим категориям граждан:
- Всем беременным женщинам: первый раз в I триместре, второй раз – в третьем.
- Реципиентам и донорам органов и крови (а также ее компонентов).
- Пациентам, которым предстоят оперативные вмешательства, проведение гемодиализа, химиотерапии.
- Персоналу медучреждений. Первый раз обследование обязательно при поступлении на работу, затем его проводят раз в год. Сотрудникам профильных отделений рекомендуется делать его чаще.
- Пациентам с хроническими болезнями печени.
- Сотрудникам санаториев, детских домов, интернатов для престарелых.
- Членам семей больного с острой или хронической формой ВГС.
- Донорам спермы.
- Пациентам с низким уровнем иммунитета (онкобольным, ВИЧ-инфицированным и т.д.).
- Лицам, отбывающим наказание в местах лишения свободы.
- Детям, рожденным от инфицированных женщин. Диагностика проводится до достижения ими возраста 1,5 лет. Анализ делается в 2, 6, 12 месяцев обязательно,в 18 месяцев – по показаниям.
- Лицам, которые находятся в группе риска. Это наркоманы, принимающие наркологические вещества внутривенно, их половые партнеры, гомосексуальные пары, женщины легкого поведения.
- Пациентам с заболеваниями печени, которым еще не поставлен окончательный диагноз.
Физикальное обследование Гепатита С
Если у пациента подозревается хронический вирусный гепатит С, клинические рекомендации при физикальном обследовании следующие:
 Первичный осмотр. Измеряются параметры: вес и рост. Осматриваются кожные покровы и слизистые на выявление желтушной окраски.
Первичный осмотр. Измеряются параметры: вес и рост. Осматриваются кожные покровы и слизистые на выявление желтушной окраски.- Пальпаторное исследование живота. Определяется состояние печени и селезенки.
- Аускультация легких. Орган прослушивается для выявления шумов, хрипов и т.д.
- Выявления признаков нарушения функции печени: отеки, скопление жидкости в брюшной полости, склонность к кровоточивости слизистых оболочек и кожных покровов, энцефалопатия.
Важно! Иногда требуются консультации коллег-специалистов: иммунолога, психолога, психиатра, эндокринолога и других.
Лабораторные методы исследований
 При первичном обращении пациента назначается общий анализ мочи, клиническое и биохимическое исследование крови, при котором определяются: АлАТ, АсАТ, билирубин (прямой и непрямой), ГГТП, ПТИ, уровень холестерина, мочевины, креатинина, щелочная фосфатаза и др.
При первичном обращении пациента назначается общий анализ мочи, клиническое и биохимическое исследование крови, при котором определяются: АлАТ, АсАТ, билирубин (прямой и непрямой), ГГТП, ПТИ, уровень холестерина, мочевины, креатинина, щелочная фосфатаза и др.
Одновременно делается анализ на определение антител к антигенам вирусного гепатита С. Проводится качественный тест на РНК ВГС: если он положительный, то следом делается количественный тест, а также определяется генотип заболевания. При наличии фиброза печени определяют уровень альфа-фетопротеина.
Перед началом противовирусного лечения рекомендован контроль функций щитовидки, проведение анализа для определения полиморфизма гена IL28B. При проведении противовирусной терапии анализы сдаются после второй и четвертой недели лечения, а затем повторяются каждую четвертую неделю. Их список такой же, как и при первичном обращении. Контроль функций щитовидной железы проводится каждые 3 месяца.
Инструментальное обследование для диагностики Гепатита С
Методы инструментальных исследований, необходимые для постановки диагноза и контроля терапии:
 УЗИ (ультразвуковое исследование) брюшины;
УЗИ (ультразвуковое исследование) брюшины;- пункция печени;
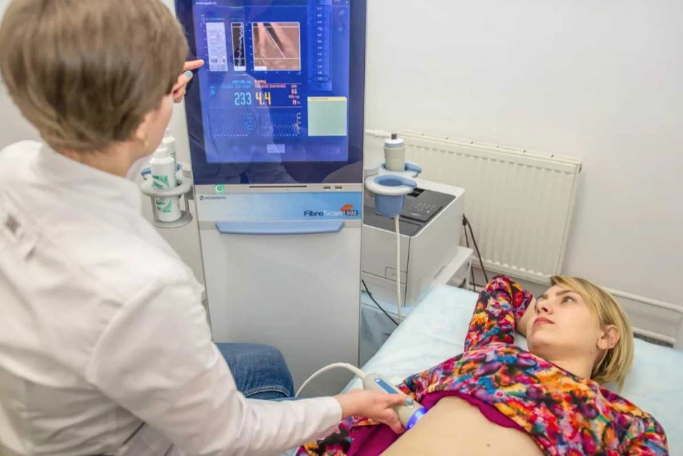
- эластометрия с проведением анализов ФиброТест и ФиброМетр;
- КТ или МРТ, по показаниям – с контрастом;
- ФГДС (в основном требуется пациентам с циррозом).
Лечение Гепатита С
Клинические рекомендации по лечению хронического гепатита С включают интерфероносодержащую терапию и лечение прямыми противовирусными препаратами. При их назначении учитывается:
- возраст и пол пациента;
- генотип и субтип заболевания;
- результаты анализов (в том числе и вирусная нагрузка);
- наличие/отсутствие сопутствующих заболеваний и осложнений;
- тяжесть протекания ХВГС.
Дозы препаратов подбираются в соответствии с инструкцией по применению и веса пациента (если это учитывается при дозировке действующего вещества).
Консервативное лечение Гепатита С
Для каждого генотипа рекомендуются различные схемы терапии:
 Генотип 1. Для пациентов без осложнений и с небольшой вирусной нагрузкой, ранее не получавших лечения, рекомендуется лечение препаратами пэгинтерферон альфа или цепэгинтерферон альфа+рибавирин. Если организм не отвечает на предыдущую схему лечения, то к интерфероносодержащим лекарственным средствам добавляется симепревир, нарлапревир+ритонавир, даклатасвир+асунапревир или софосбувир. Если присутствует цирроз печени при первом генотипе, то применяются: даклатасвир+софосбувир или асунапревир, софосбувир+рибавирин или симепревир. Еще одна схема включает омбитасвир+паритапревир+ритонавир и дасабувир.
Генотип 1. Для пациентов без осложнений и с небольшой вирусной нагрузкой, ранее не получавших лечения, рекомендуется лечение препаратами пэгинтерферон альфа или цепэгинтерферон альфа+рибавирин. Если организм не отвечает на предыдущую схему лечения, то к интерфероносодержащим лекарственным средствам добавляется симепревир, нарлапревир+ритонавир, даклатасвир+асунапревир или софосбувир. Если присутствует цирроз печени при первом генотипе, то применяются: даклатасвир+софосбувир или асунапревир, софосбувир+рибавирин или симепревир. Еще одна схема включает омбитасвир+паритапревир+ритонавир и дасабувир.- Генотип 2. Проводится стандартная интерфероновая терапия либо лечение препаратами софосбувир+рибавирин.
- Генотип 3. Пациентам предлагают терапию интерфероносодержащими лекарствами, дополненную рибавирином и софосбувиром. Или назначается безинтерфероновый режим, включающий софосбувир в сочетании с даклатасвиром или рибавирином.
Для лечения остальных генотипов гепатита С клинические рекомендации не даются, поскольку в РФ они не распространены.
Хирургическое
Если наблюдается декомпенсация функций печени, необходимо проведение хирургического лечения, то есть трансплантация органа. Если у пациента имеется расширение вен пищевода, желательно исправление патологии с помощью эндоскопического оборудования.
Это нужно для профилактики или устранения кровотечения. Для всех больных обязательна постановка на диспансерный учет. Снятие возможно только при отсутствии РНК ВГС в течение 2 лет.
Ваш надежный источник информации о заболеваниях печени — гепатит С





А может ли наступить рецидив заболевания, если у пациента изначально выявлена декомпенсация функций печени, а после проведена трансплантация этого органа?
Пардон! А если у всех практикующих врачей, которые специализируются на лечении гепатита С, есть клинические рекомендации по терапии пациентов, почему тогда назначения так разнятся? При одном и том же диагнозе прописывают разные лекарства. И поверьте, в нашей стране в глубинке, и знать не знают, что есть противовирусные препараты…